BJN#116 – Traitement antiHTA : plutôt le matin ou le soir?
Randomized Crossover Trial of the Impact of Morning or Evening Dosing of Antihypertensive Agents on 24-Hour Ambulatory Blood Pressure
Merci à Anne-Sophie Garnier, Néphrologue à Angers, membre du conseil scientifique du CJN, pour cette synthèse bibliographique. Vous aussi, n’hésitez pas à nous envoyer vos lectures !
Introduction
Il existe une association entre la variation circadienne de la pression artérielle (PA) et le risque cardiovasculaire. En effet, les niveaux de PA nocturne sont plus fortement prédictifs des évènements cardiovasculaires majeurs, en comparaison aux niveaux de PA diurne ou sur 24 heures. Aussi, un meilleur contrôle de la PA nocturne pourrait permettre de diminuer le risque cardiovasculaire.
L’objectif de l’étude HARMONY était d’évaluer l’impact de l’horaire de prise des traitements antihypertenseurs sur les niveaux de PA ambulatoire et clinique, dans une cohorte de patients avec une HTA contrôlée.
Patients/matériels et méthodes
Il s’agit d’une étude prospective bi-centrique (Londres et Thessalonique), randomisée en crossover.
Les critères d’inclusion étaient :
- HTA diagnostiquée depuis plus d’un an,
- contrôlée (PA systolique (PAS) ≤ 150 mmHg et ≥ 115 mm Hg et une PA diastolique (PAD) ≤ 90 mmHg),
- avec un traitement antihypertenseur et sans modification thérapeutique depuis au moins 3 mois.
Les patients ont été randomisés pour recevoir leur traitement habituel le matin (entre 6h et 11h) ou le soir (entre 18h et 23h) pendant 12 semaines. Après 12 semaines, les patients sont passés à la stratégie alternative pendant 12 semaines supplémentaires.
Une mesure clinique de la PA (PA clinique) et une MAPA sur 24h étaient réalisées à l’inclusion, puis à 12 et 24 semaines.
Le critère de jugement principal était la variation de la PAS moyenne sur 24 heures. Les critères secondaires étaient les variations de la PA moyenne diurne et nocturne, de la PA moyenne clinique, ainsi que de la qualité de vie rapportée par les patients.
Résultats
Parmi les 103 participants randomisés (âge moyen de 62 ans ; 44% femmes), 95 ont eu les trois enregistrements prévus de la MAPA sur 24h et ont été analysés. La PA moyenne clinique initiale était de 128/76 mmHg. Le nombre moyen de médicaments antihypertenseurs quotidiens était de 1.9.
Il n’y avait pas de différence significative sur la PAS ou la PAD moyenne sur 24 heures entre la prise du matin ou du soir, par rapport aux niveaux de base. De même, l’administration le matin ou le soir n’a eu aucun impact sur les niveaux moyens de PA diurne (7h-22h), nocturne (22h-7h), sur la PAS et la PAD clinique, ni sur la qualité de vie des patients (figure 1).
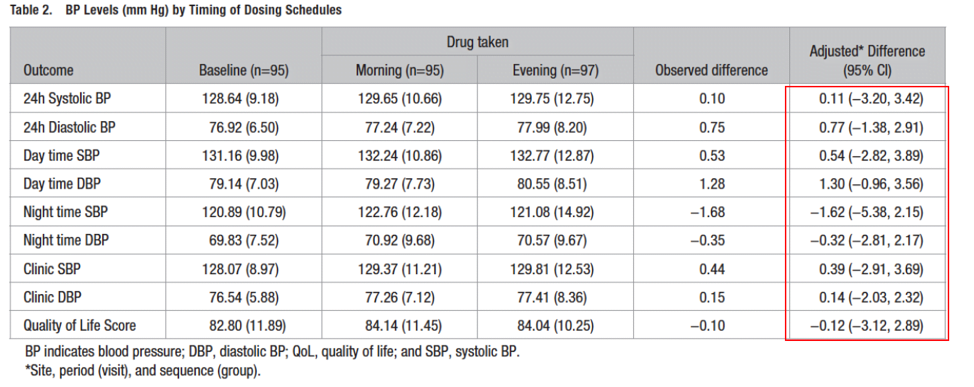
Les analyses en sous groupes (âge ≤65 / ≥65 ans, sexe) n’ont pas montré de différence.
Conclusion
Chez les patients ayant une HTA relativement bien contrôlée, l’horaire d’administration du traitement antihypertenseur (matin ou soir) ne semble pas avoir d’impact sur les niveaux de pression artérielle.
Les plus du papier
Étude prospective randomisée
Cohorte homogène
Suivi de l’observance et de l’impact sur la qualité de vie des patients
Les critiques
Patients peu comorbides, moins sujets aux profils « non dippers » ou à l’HTA nocturne, ayant donc moins de bénéfice théorique à un traitement donné le soir
Pas de précision sur les classes thérapeutiques utilisées
Delta long pour la prise des traitements (5h), pouvant entraîner un biais, notamment en cas de traitement antiHTA à demi vie longue









