A.Définition et cibles antigéniques
Les anticorps anti-cytoplasme des polynucléaires neutrophiles (ANCA) sont des auto-anticorps dirigés contre des antigènes contenus dans les granules primaires des neutrophiles et les lysosomes des monocytes.
- Les principales cibles pathologiques sont la myélopéroxydase (MPO) et la protéinase 3 (PR3).
- D’autres protéines peuvent également être reconnues (BPI, lysozyme, élastase, cathepsine…).
- Au cours de la phase active de la maladie, les ANCAs appartiennent le plus souvent à la classe IgG, mais des formes IgM et IgA ont aussi été rapportées.
B. Méthodes de détection
- Le test immuno-enzymatique (ELISA ou immuno-essai) est désormais recommandé en première intention pour toute suspicion de VAA, permettant de confirmer la spécificité anti-MPO et/ou anti-PR3 et d’en quantifier le titre.
- L’immunofluorescence indirecte (IFI), sur neutrophiles fixés, montre un profil périnucléaire (pANCA, le plus souvent anti-MPO) ou cytoplasmique (cANCA, le plus souvent anti-PR3). Elle peut être proposée en seconde intention si l’ELISA est négatif malgré une forte suspicion clinique.
- En situation d’urgence (suspicion d’atteinte rénale ou pulmonaire sévère), un dot-blot permet une détection rapide des IgG PR3-ANCA, MPO-ANCA et/ou anti-membrane basale glomérulaire (anti-MBG)
- La présence d’ANCA peut être mise à défaut quand l’anticorps en cause est une IgA ou une IgM, pouvant être recherchée par des tests spécifiques.
C. Corrélation clinique
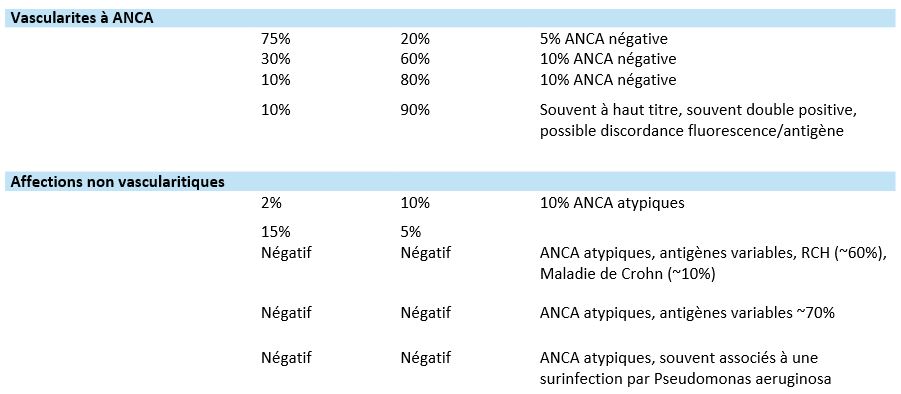
- Type d’ANCA (Tableau 4) :
- Les PR3-ANCA sont le plus souvent associés à la GPA
- Les MPO-ANCA sont souvent associés à la PAM ou la vascularite rénale limitée
- La corrélation entre le type d’ANCA et le phénotype clinique n’est pas absolue
- Variation du titre d’ANCA :
- Le titre d’ANCA tend à diminuer sous traitement.
- Les patients devenus ANCA négatifs rechutent plus rarement.
- Une ré-ascension du titre peut précéder une rechute, en particulier rénale.
- Cependant, les variations isolées du titre d’ANCA ne doivent pas conduire à modifier le traitement en l’absence de signes cliniques ou biologiques associés.
D. ANCA Atypiques et faux positifs (Tableau 4)
- Des profils atypiques (positifs en IFI mais négatifs en immuno-essai) peuvent être observés dans certaines maladies non vasculitiques :
- Maladies auto-immunes (ex. lupus systémique),
- Maladies inflammatoires chroniques de l’intestin (MICI),
- Cholangite sclérosante primitive,
- Mucoviscidose,
- Certaines infections chroniques (endocardite, tuberculose, VIH, hépatite C, bartonellose).
- Lymphomes
- La coexistence d’anti-MPO et anti-PR3 chez un même patient est rare et suggère fortement une vascularite induite par médicament ou un toxique (notamment le levamisole).
E. Vascularites pauci-immunes à ANCA négatifs
- Environ 10 % des patients présentent une VAA typique (clinique et histologique) sans ANCA détectable.
- Ces formes se caractérisent par une atteinte plus souvent limitée au rein.
- Elles pourraient correspondre à des formes anti-MPO dirigées contre des épitopes restreints, non détectés par les tests conventionnels.