BJN # 40 L’hypercalcémie, c’est pas si facile…
Discriminative power of three indices of renal calcium excretion for the distinction between familial hypocalciuric hypercalcaemia and primary hyperparathyroidism: a follow-up study on methods
Introduction
En 1978, Marx (Stephen, pas Karl…) jetait un pavé dans la mare de l’hypercalcémie : lorsque la concentration circulante d’hormone parathyroïdienne (PTH) est inappropriée à une hypercalcémie (c.-à-d. élevée ou « anormalement normale »), jusque-là tout le monde considérait qu’il s’agissait d’une hyperparathyroïdie primitive (PHPT). En décrivant le métabolisme des cations divalents (entendez « calcium et magnésium ») chez 3 familles, il décrit (Am J Med 1978 Marx et al.) assez finement pour la première fois ce qu’il appellera l’hypercalcémie familiale bénigne (FHH), que d’autres appelleront du nom de « syndrome de Marx » : cette maladie est appelée « bénigne » car elle a peu de complications et ne nécessite quasiment jamais d’intervention (chirurgicale en particulier). Il notait que ces patients avaient certes une hypercalcémie mais pas du tout d’hypercalciurie. En revanche, il mettait en avant que la présentation rénale permettait sans doute de différencier les deux maladies : dans l’une (la PHPT), la fraction d’excrétion du calcium (qu’il nomme UCCR) était élevée (toujours supérieure à 2 %), dans l’autre (la FHH), l’UCCR était toujours inférieure à 1 %.
En 2008, une équipe danoise décide d’étudier quels marqueurs biologiques sont les plus discriminants entre la FHH et la PHPT, pour essayer d’aller plus loin que Marx. Ils rapportent alors la plus grande série de patients avec FHH jamais publiée : leurs 54 patients ont tous une mutation du gène codant pour CASR (le récepteur sensible au calcium exprimé à la fois par les cellules parathyroïdiennes et les cellules du néphron distal). Les patients sont inclus prospectivement dans leur cohorte. Ils les ont comparé à 97 autres ayant une PHPT, pour lesquels la parathyroïdectomie a permis une guérison (la PHPT était donc certaine).
Résultats
Les premiers résultats montrent que les patients avec une PHPT ont globalement un âge plus avancé (62 vs. 50 ans), qu’ils sont plus gros (IMC 26 vs. 24), qu’ils ont une concentration de PTH et une créatininémie sensiblement plus élevées et surtout qu’ils ont une calciurie franchement plus élevée (7,50 vs. 2,75 mmol/j). Tous les autres critères d’analyse sont semblables entre les deux groupes.
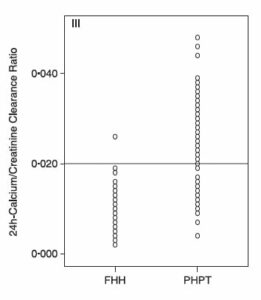
Le résultat principal concerne l’UCCR : elle est nettement plus élevée chez les patients avec PHPT que chez les patients avec une FHH. La capacité de discrimination est d’ailleurs assez bonne.
Conclusion
Les auteurs concluent qu’il s’agit donc d’un bon moyen de différencier les patients avec une FHH de ceux qui ont une PHPT et ainsi leur éviter une chirurgie inutile : ils proposent que tous les patients hypercalcémiques qui ont un UCCR < 2 % commencent par avoir un test génétique, avant la chirurgie.
Le plus du papier
Il s’agit de la plus grosse cohorte d’une maladie rare et peu diagnostiquée. Le suivi est systématique, par une équipe expérimentée. Ces conclusions ont d’ailleurs été reprises dans les dernières recommandations européennes pour le diagnostic de la PHPT (JCEM 2015 Eastell et al.).
Les critiques
La FHH ne concerne pas que les mutations du gène codant pour CASR, d’autres mutations dans les gènes codant pour AP2S1 et GNA11 donnent aussi le phénotype de FHH. Surtout, il existe un très gros recouvrement des valeurs d’UCCR entre les deux groupes. Enfin, plusieurs patients avec une PHPT n’étaient pas hypercalcémiques au moment du diagnostic, ce qui rend l’extrapolation difficile.
En pratique, il manque encore des données (un score ?) pour éviter des interventions chirurgicales inutiles aux patients atteints d’un syndrome de Marx…