BJN #276 – Corticoïdes pour la pneumocystose chez des patients immunodéprimés non VIH
Merci à Raphaël Godefroy, néphrologue à Marseille, pour ce résumé.
Cette BJN est en lien avec cet article: Adjunctive corticosteroids in non AIDS patients with severe Pneumocystis jirovecii pneumonia (PIC): a multicentre, double blind, randomised controlled trial, publié dans The Lancet Respiratory Medicine en 2025.
Merci à lui!
Introduction
La pneumonie à Pneumocystis jiroveci (PJP) ou pneumocystose est une cause majeure de morbidité et mortalité chez les patients immunodéprimés. Chez les patients porteurs du virus de l’immunodéficience humaine (VIH) atteint de PJP hypoxémiante, la corticothérapie a bien fait ses preuves sur la réduction de la mortalité.
Cependant du fait de la meilleure survie des patients atteints de cancer, de l’augmentation du nombre de transplantations d’organes et du développement des traitements immunosuppresseurs, la part d’immunodéprimés non atteints du VIH est en augmentation. Or cette population est sujette à des pneumocystoses plus à risque de ventilation mécanique et de décès.
Il manquait donc une étude bien conduite chez ces immunodéprimés non-VIH permettant d’évaluer l’efficacité de la corticothérapie en cas de PJP hypoxémiante. Et c’est chose faite grâce à cette étude française ! #cocorico
Patients/matériels et méthodes
Cette étude multicentrique incluait des adultes immunodéprimés avec une PJP documentée et une hypoxémie (PaO2 inférieure à 60mmHg en AA ou nécessité de plus de 3L d’O2 pour avoir une saturation supérieure à 92mmHg).
Les patients étaient randomisés en 1:1 pour recevoir une corticothérapie (Methylrednisolone 30mg x2 de J1 à J5 puis 30mg/j de J6 à J10 puis 20mg jusque J21) ou un placebo.
Le critère de jugement principal était la mortalité toute cause à 28 jours en intention de traiter (ITT). Les critères secondaires incluaient entre autres la mortalité à 90 jours, la nécessité d’intubation après la randomisation, la survenue d’infections secondaires ou les besoins en insuline.
Résultats
218 patients ont été inclus dans l’analyse en ITT en deux groupes Corticothérapie (n=107) et Placebo (n=111). L’âge moyen était de 67 ans avec 42.2% de femmes. Parmi eux 21% étaient transplantés d’organe solide, 37% des patients avaient une hémopathie maligne et 23% un cancer solide. Quarante pourcents des patients étaient intubés lors de la randomisation.
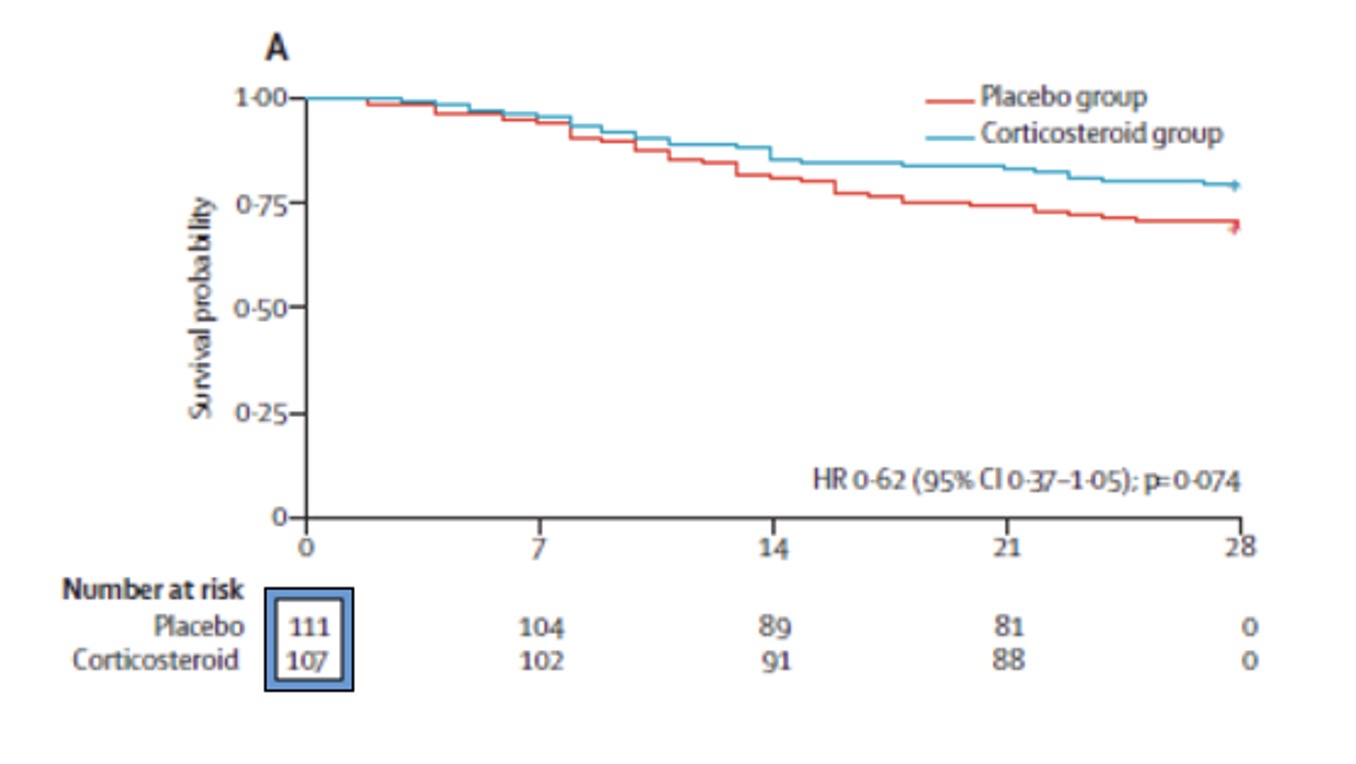
La mortalité à 28 jours était de 23/107 (21.5%) dans le groupe Corticothérapie contre 36/111 (32.4%) dans le groupe Placebo soit une différence de 10.9% [0.9 – 22.5] (p = 0.069 (figure 1)
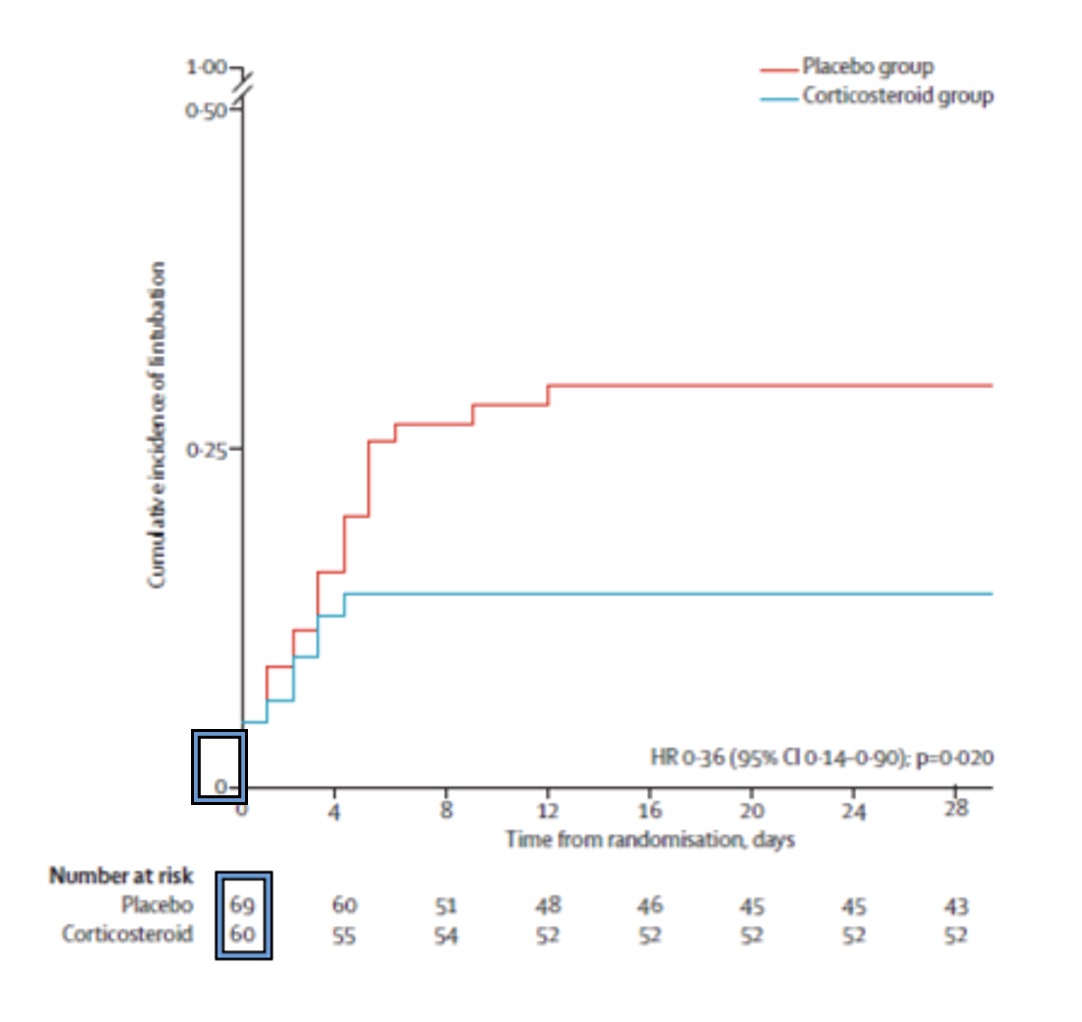
La mortalité à 90 jours était de 30/107 (28.0%) dans le groupe Corticothérapie contre 48/111 (43.2%) dans le groupe Placebo soit une différence de 15.2% [2.7 – 27.8] (p = 0.022). Il y avait également moins d’intubation dans le groupe Corticothérapie vs Placebo (6/60 (10%) vs 18/69 (26%) p = 0.020) (figure 2)
La corticothérapie n’était pas associée à plus d’infection secondaire voire même une tendance à moins d’infection par rapport au groupe placebo, et les besoins d’insuline étaient majorés mais de façon non significative.
Conclusion
La corticothérapie n’a pas prouvé de bénéfice significatif sur la mortalité à 28 jours dans le traitement des PJP hypoxémiante chez les patients non-VIH.
La réduction de la mortalité à 90 jours, la diminution de l’incidence de la ventilation mécanique et les données rassurantes sur la tolérance (infections secondaire, insulinothérapie) soulignent toutefois l’intérêt de cette thérapeutique, même si stricto sensu on ne pourrait pas conclure.
La mortalité corticoïdes ou pas est élevée : PENSER A LA PROPHYLAXIE +++
Les plus du papier
Essai randomisé multicentrique de bonne qualité méthodologique
Population bien définie
Les critiques
Critère de jugement principal défini peut-être trop précoce pour des patients dont le séjour hospitalier va être long.
Population pas si extrapolable aux transplantés d’organe ou patients de néphrologie sous immunosuppresseurs (moitié de patients avec hémopathie ou cancer)