BJN #140: Greffons prélevés chez des donneurs après arrêt cardiaque, une option valable?
Merci à Charlotte Loheac, Néphrologue à Paris et membre du Comité Scientifique du CJN, pour cette synthèse bibliographique. Vous aussi, n’hésitez pas à nous envoyer vos lectures !
Introduction
Les listes d’attente pour une greffe de rein ne cessent de croitre dans le monde entier. Bien qu’il soit possible d’étendre l’utilisation de donneurs en état de mort encéphalique (EME), des sources supplémentaires doivent également être prises en compte, telles que le don après arrêt circulatoire (DCD). En 1995, le système de classification de Maastricht catégorisait les donneurs de DDC selon que les arrêts circulatoires étaient non contrôlés (catégories I et II) ou contrôlés (catégories III et IV). Aujourd’hui, la plupart des donneurs DCD appartiennent à la catégorie III (après arrêt de soin), de sorte que la majorité des études traitant de l’utilisation des donneurs DCD se sont concentrées sur les donneurs Maastricht III (MIII). En revanche, il existe peu de données disponibles sur les résultats, telles que les données à long terme, la fonction rénale et la survie du greffon chez les receveurs de reins Maastricht II (après arrêt cardio-respiratoire, MII). Dans cet article, ils ont comparé les résultats des transplantations issues de donneurs MII et de donneurs en EME au sein d’une cohorte de transplantés rénaux espagnols et ont identifié les facteurs qui affectent la survie du greffon à partir de donneurs MII.
Patients/matériels et méthodes
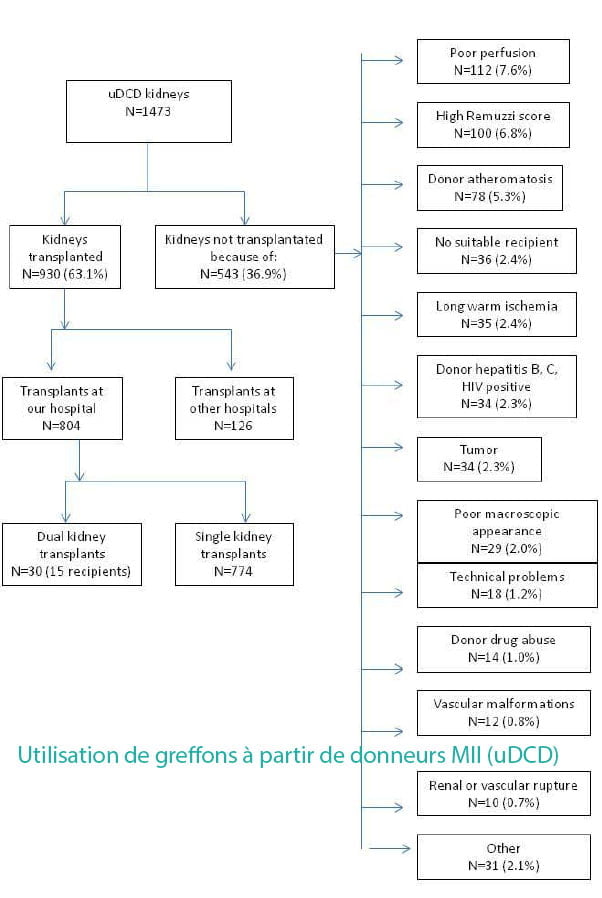
Il s’agit d’une étude de cohorte monocentrique espagnole avec inclusion de tous les patients transplantés entre 1996 et 2015. Cette étude longitudinale compare les résultats de la transplantation rénale entre tous les donneurs MII (N = 774) et tous les dons après EME (N = 613). Les greffes à partir de donneurs EME ont été divisées en celles des donneurs de mort cérébrale à critères standard (SCD) (N = 366) et élargies (ECD) (N = 247).
Résultats
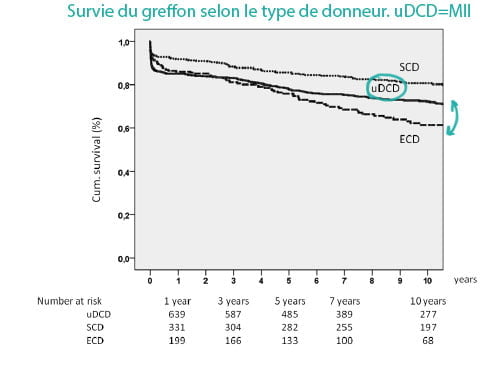
Le suivi médian était de 10,8 ans. La durée médiane d’arrêt cardiaque des donneurs MII était de 10 minutes, la durée médiane de réanimation était de 116 minutes (62 minutes en extra-hospitalier, 45 minutes en intra-hospitalier). Les taux de survie de la greffe à un, cinq et dix ans étaient de 91,7%, 85,7% et 80,6% pour les donneurs SCD; 86,0%, 75,8% et 61,4% pour le DPE; et 85,1%, 78,1% et 72,2% pour les donneurs ECD. La survie greffon était plus mauvaise chez les receveurs de reins de donneurs MII que de SCD (p = 0,004) mais meilleure que dans les greffes provenant de donneurs ECD (p = 0,021). La principale cause de perte de greffons à partir de donneurs MII était la non-fonction primaire (n=96/774, 12,3%). Après régression logistique, les facteurs prédictifs de non fonction-primaire étaient : décès du donneur dû à une embolie pulmonaire (OR 4,31, IC95% 1,65‐11,23), temps de réanimation extrahospitalier ≥ 75 minutes (OR1,94, IC 95% 1,18‐3,22) et temps de réanimation hospitalier ≥50 minutes (OR 1,79, IC 95% 1,09‐2,93).
Conclusion
Un don après un décès circulatoire non contrôlé pourrait être une option viable pour élargir le pool de donneurs. Les auteurs soulignent que non seulement l’équipe de transplantation, mais également les services d’urgence ont la possibilité de jouer un rôle clé dans la création d’un programme efficace de MII et contribuer ainsi à réduire la liste d’attente.
Les plus du papier
- Nombres importants de donneurs Maastricht 2
- Suivi médian important
Les critiques
- Pratiques pas totalement identiques à la France qui peuvent influer sur la survie du greffon: biopsie rénale pré-implantatoire obligatoire en Espagne (pour accepter ou refuser le greffon), arrêt cardiaque inférieur à 15 minutes en Espagne (vs 30 minutes en France).
- Période d’inclusion très large (20 ans), avec des pratiques inhomogènes de réanimation et de prise en charge des patients au cours du temps.








